
1.総論
はじめに
2020年に報告された大規模多施設共同無作為化試験であるISCHEMIA試験1)において、中等度および高度の虚血を伴う安定冠動脈疾患の患者を早期侵襲的戦略群(冠動脈造影後1ヵ月以内にPCIまたはCABGを施行)と早期保存的戦略群(至適薬物治療を優先、必要に応じて血行再建)に割り付けて追跡調査を行なった結果、主要エンドポイント(心血管死、心筋梗塞、不安定狭心症または心不全による入院、心停止後蘇生)に有意差がなかった。また、主要二次エンドポイントである心血管死または心筋梗塞にも有意差を認めなかった。このような状況において、安定冠動脈疾患に対する管理・治療戦略の見直しが必要となった。この領域では、2つの診療ガイドライン「慢性冠動脈疾患診断ガイドライン(2018年改訂版)」と「安定冠動脈疾患の血行再建ガイドライン(2018年改訂版)」が策定されているが、日本循環器学会(JCS)はそれらに含まれない重要な情報をフォーカスアップデート版2)として2022年3月に策定した。本稿では、フォーカスアップデート版の中で特に重要視されている検査前確率・臨床的尤度を用いたベースラインの系統的評価および非侵襲的画像検査選択とその役割について解説する。
疾患に罹患していることが正しく診断されれば、その疾患に対応した適切な治療を受けることができる。また罹患していないことが正しく診断されれば、治療を受けないで済む。もし検査を行い、疾患がないにもかかわらず検査陽性になれば不要な治療を受け、疾患があるにもかかわらず検査陰性になれば必要な治療を受けられないことになり、患者の予後を悪化させる可能性がある。
つまり、疾患がある可能性が十分に高いこと(ルールイン)、または疾患がない可能性が十分に高いこと(ルールアウト)を判定できる適切な検査法を選択することが患者の利益につながる。
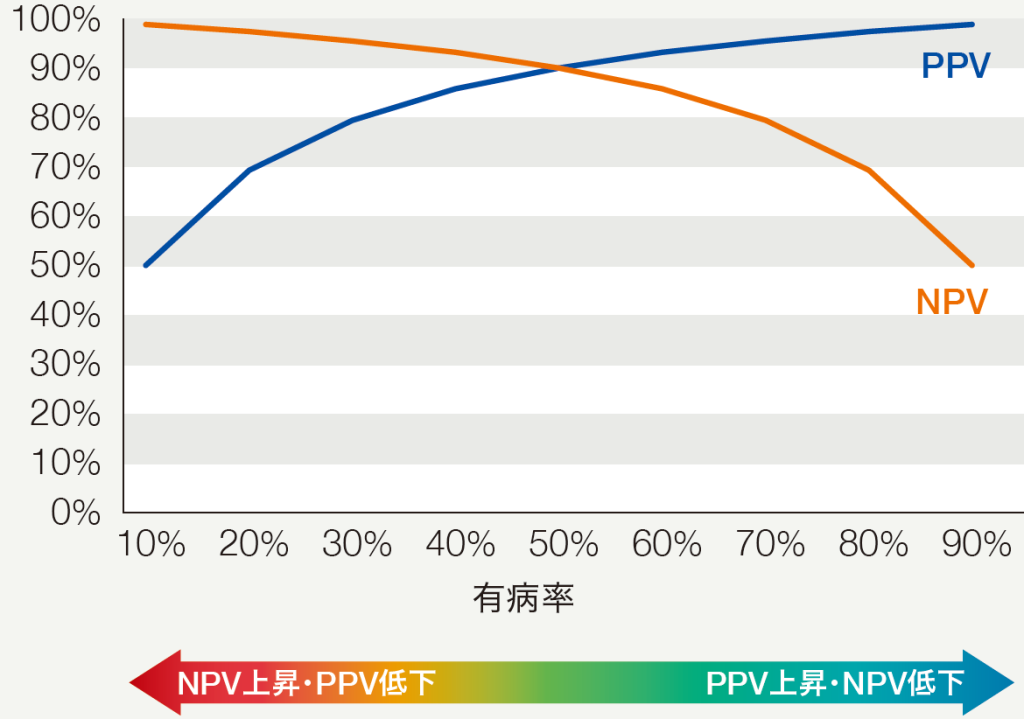
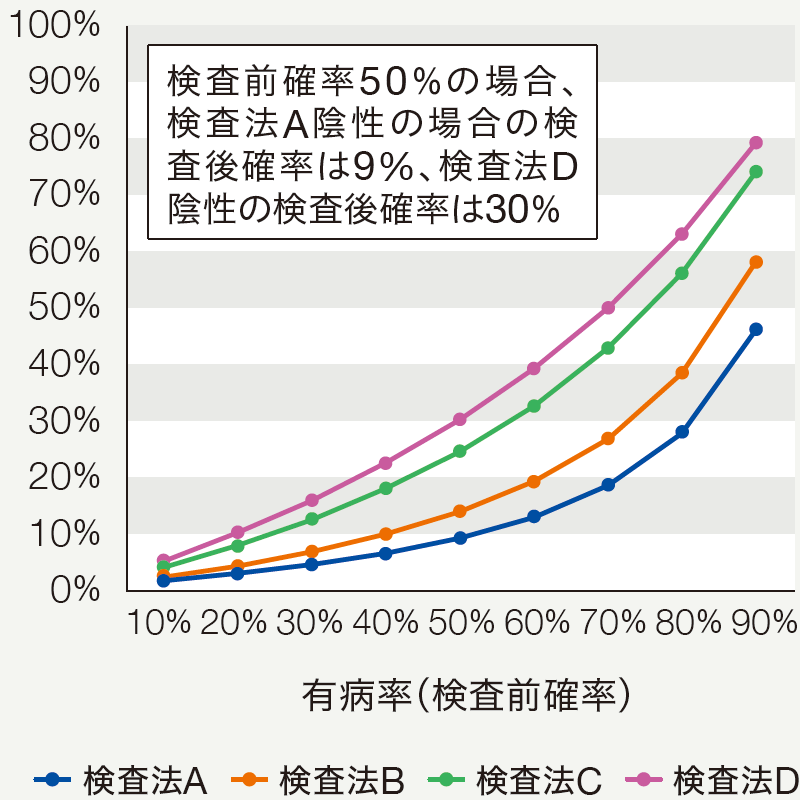
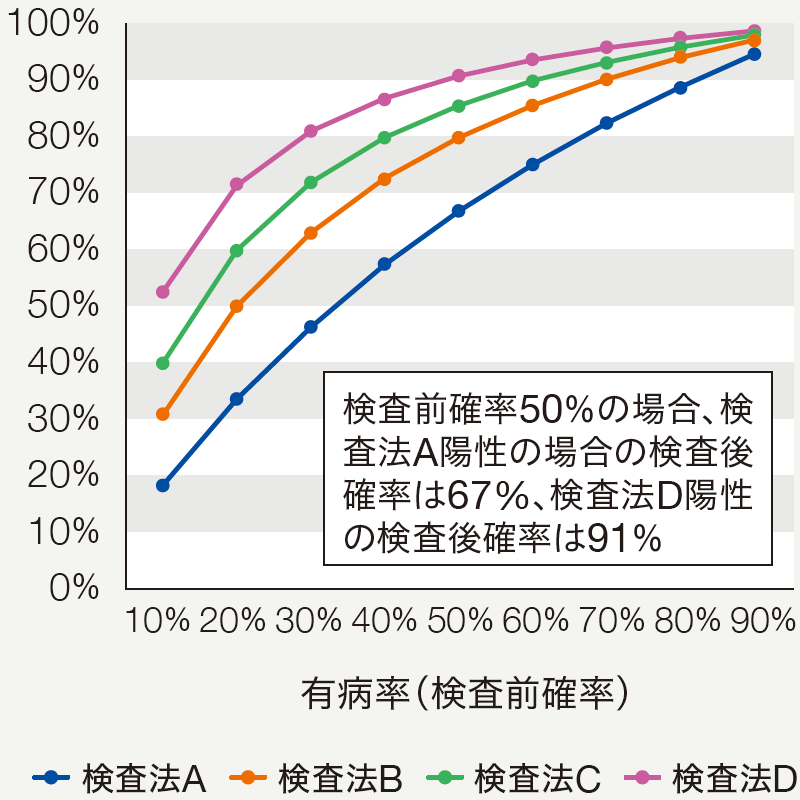
検査結果が陽性の場合に、疾患がある確率を陽性的中率(PPV:positive predictive value)、検査結果が陰性の場合に、疾患がない確率を陰性的中率(NPV:negative predictive value)と呼び、これらは診断能を評価する重要な指標である。ただし、PPVやNPVは有病率(検査対象集団の疾患がある割合)によって値が変化する。有病率が低い場合、NPVは高くPPVは低いが、有病率が高くなるに従い、NPVは低下し、PPVは高くなる(図1)。検査結果によって疾患があると推定される確率(検査後確率)は、検査陽性の場合PPV、検査陰性の場合は1-NPVになる。図2は、感度と特異度が異なる4つの検査法の有病率と検査後確率の関係を示している。左のグラフ(モバイル表示:上のグラフ)は、検査陰性の場合の有病率と検査後確率(1-NPV)の関係を示している。陰性尤度比(NLR:negative likelihood ratio)が低いほど、広い範囲の有病率で疾患がある確率が十分に低く、ルールアウトに適している。右のグラフ(モバイル表示:下のグラフ)は、検査陽性の場合の有病率と検査後確率(PPV)の関係を示している。陽性尤度比(PLR:positive likelihood ratio)が高いほど、広い範囲の有病率で疾患がある確率が十分に高く、ルールインに適している。つまり、検査後確率の信頼性を考える上で、NLRとPLRが大変重要な指標といえる。
PPV/NPVは有病率により変化する
FFRCTの診断能を検討したNXT trialにおけるFFRCTの感度および特異度を基に有病率とPPVおよびNPVの関係を推定した。一般的に有病率が低い場合はNPVが高くPPVが低くなり、有病率が高くなればPPVが高くなりNPVは低くなる。
Nørgaard BL, et al. J Am Coll Cardiol 2014; 63: 1145-1155.
FFRCTの感度および特異度を用いて計算・作図
●NLRが低い検査は、広い範囲の有病率において高いNPVを維持するため、検査後確率(1-NPV)が低くなり、ルールアウト(除外診断)に適している。
安定冠動脈疾患に対する非侵襲的画像診断の役割は2つある。ひとつめの役割は閉塞性冠動脈疾患(径狭窄率50%以上)を検出することであり、その結果、閉塞性冠動脈疾患がない場合は経過観察を行う。2つめの役割は閉塞性冠動脈疾患があった場合に虚血の程度を評価して、リスク層別化を行うことである。
最初に、検査前確率と臨床尤度を利用したベースラインの系統的評価により、閉塞性冠動脈疾患がある確率を推定する。フォーカスアップデート版では、欧州心臓病学会(ESC:European Society of Cardiology)の慢性冠症候群(CCS:chronic coronary syndromes)の診断と管理のガイドライン3)で提唱されている検査前確率モデルを採用している。この検査前確率モデルは、年齢、性別、および胸部症状の性状に基づいて閉塞性冠動脈疾患の確率を推定する。次に、病歴(心血管疾患、脂質異常症、糖尿病、脳卒中、末梢血管疾患、慢性腎臓病、若年性冠動脈疾患の家族歴、喫煙歴など)、安静時心電図(異常Q波、ST-T異常)、安静時心エコー図(左室壁運動異常)、血液・尿検査(脂質プロファイルの異常、血糖値・耐糖能異常)を用いて臨床尤度の評価を行い、修飾因子として用いることにより、修正検査前確率を推定する。閉塞性冠動脈疾患の可能性が極めて低い患者は、基本的に追加の検査を行わない。閉塞性冠動脈疾患の可能性が中等度以上の患者は、追加の検査を行う。フォーカスアップデート版において、複数の画像検査が施行可能な施設では、検査前確率が中等度(5~85%)の場合は高いNPVにより閉塞性冠動脈疾患を除外(ルールアウト)できる冠動脈CTA、検査前確率が高度(>85%)の場合はリスク評価目的で負荷イメージングを推奨している。しかし、世界で最もCT装置が普及している日本4)において冠動脈CTAはファーストラインの検査としてすでに確立しており、2021年度には496,897件の検査が実施されている5)。
フォーカスアップデート版では、冠動脈CTAにおいてLMCA/LMCA相当病変以外の閉塞性病変がある場合は、さらなるリスク評価目的のため負荷イメージングまたはFFRCTを推奨している。たとえ閉塞性冠動脈疾患があっても必ずしも虚血を伴うとは限らない。Parkらは、定量的冠動脈造影(QCA)においてLMCA以外の閉塞性冠動脈病変(径狭窄率>50%)の57%はFFR>0.80であったと報告している6)。また、虚血所見がない患者に対するPCIは心血管イベントを増加させるという報告もあり7)、虚血評価が大変重要である。
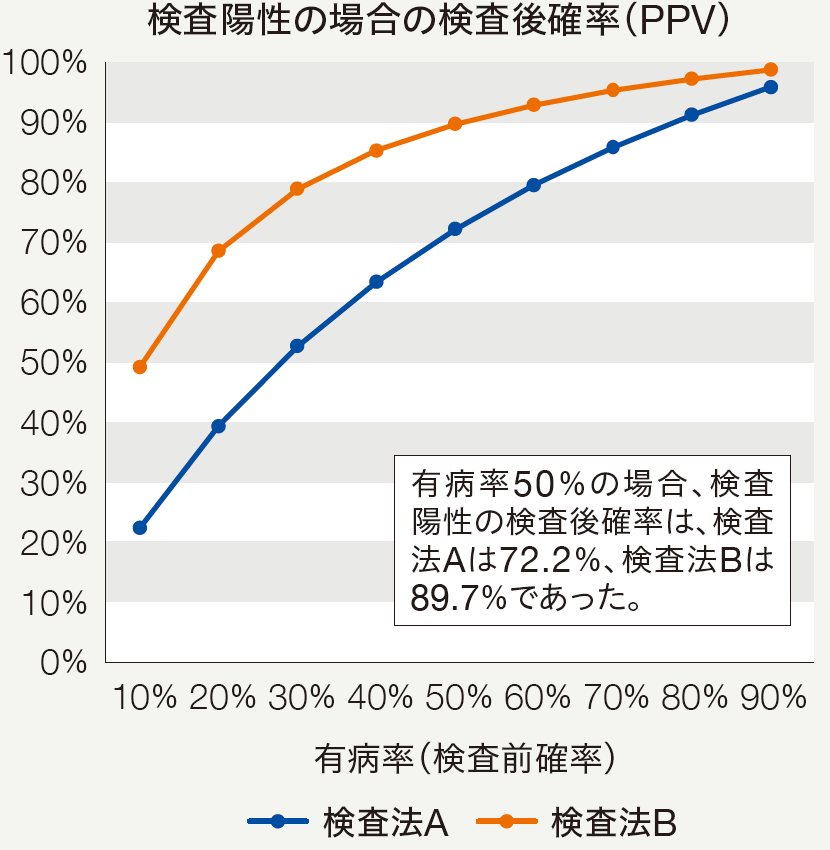
図3は、FFR≦0.80を虚血の基準として異なる診断特性を持つ2つの検査法を仮定した。検査法Aは感度が高く特異度が低い検査法、検査法Bは感度が低く特異度が高い検査法である。また、PLRは検査法Bが高く、NLRは検査法Aが低い。
23) Driessen RS, et al. J Am Coll Cardiol 2019; 73: 161-173.
※Table3のデータを用いて作図。PLR/NLRは、感度/特異度を用いて計算。
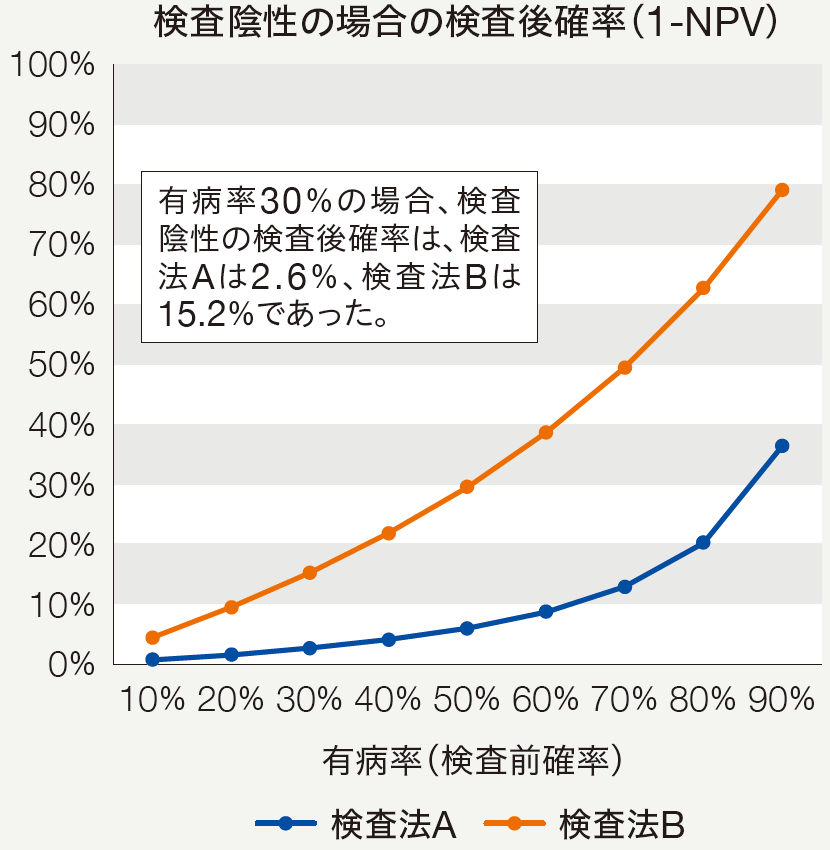
冠動脈CTAで中等度狭窄があり非典型胸痛のため虚血がある可能性が低い患者において、仮に虚血がある確率を30%とした場合、検査法Aの検査結果が陰性の場合に虚血(FFR≦0.80)がある確率は2.6%、検査法Bの検査結果が陰性の場合に虚血がある確率は15.2%になる。虚血がある確率が低いことが予想され、ルールアウトを目的とする場合には、NLRが低い検査法を選択することが望まれる。
一方、冠動脈CTAで75%狭窄があり典型的胸痛のため虚血の可能性が高い患者において、仮に虚血がある確率を50%とした場合、検査法Aの検査結果が陽性の場合に虚血(FFR≦0.80)がある確率は72.2%、検査法Bの検査結果が陽性の場合に虚血がある確率は89.7%になる。このようにルールインを目的とする場合には、PLRが高い検査法を選択することが望まれる。

